Die Aorta (Hauptschlagader) versorgt den Körper mit sauerstoffreichem Blut. Ist sie erkrankt, kann das lebensgefährlich sein. Eine der häufigsten und gefährlichsten Aorten-Erkrankungen sind Aneurysmen (Aussackungen). Ihnen begegnen Ärzte mit einem chirurgischen Ersatz der Aorta durch eine Art Schlauch oder dem Einsatz von Stents. Aber bei entsprechenden Operationen kann das Rückenmark durch eine abgeschnittene Blutzufuhr geschädigt werden, was zu einer Querschnittslähmung führt.
"Die Aneurysmen bleiben oft lange unentdeckt, bis es dann zu Einrissen kommt, die tödlich enden", sagt Christian Etz. "Allerdings gibt es inzwischen erfolgreiche OP-Methoden, um die Aneurysmen zu behandeln. Nur sind sie recht risikoreich. Die Wahrscheinlichkeit, dass es zu einer Querschnittslähmung kommt, liegt noch immer bei 15 bis 30 Prozent. Das ist für die Patienten psychisch und physisch ein Riesenproblem, und zieht natürlich auch erhebliche Kosten für das Gesundheitssystem nach sich."
Etz hat eine Methodik entwickelt, die das Risiko im Idealfall auf weit unter zehn Prozent senken kann. Einige Patienten konnten davon bereits profitieren. Nun sollen rund 300 Patienten in die Studie mit dem Titel "PAPAartis" eingeschlossen werden, um belastbare Aussagen machen und die Methode in offizielle ärztliche Richtlinien aufnehmen lassen zu können - die Voraussetzung für eine reguläre Anwendung in der Praxis. "Das Verfahren ist nicht einfach, aber erlernbar", erläutert Etz. "Wir sprechen also nicht von einer Methode, die später nur in einigen wenigen Spezialzentren zum Einsatz kommen kann. Zehn der führenden europäischen Aorten-Zentren sind Partner in dem Projekt, dazu zwei der renommiertesten in den USA. In Leipzig kooperieren für die Studie der Sächsische Inkubator für klinische Translation, das Universitätsklinikum (Interventionelle Angiologie), das Innovationszentrum für Computergestützte Chirurgie (ICCAS), das Zentrum für Klinische Studien der Medizinischen Fakultät sowie das Herzzentrum Leipzig, wo Christian Etz als Herzchirurg tätig ist.
Aktuell laufen bereits wichtige inhaltliche Vorbereitungen im Hinblick auf das Studiendesign. Damit ist Dr. David Petroff vom Zentrum für Klinische Studien beschäftigt. "Wir müssen viele Parameter berücksichtigen, um einen wirklich stichhaltigen Beweis führen zu können", sagt der Biometriker. "Hinzu kommt ein immenser Verwaltungsaufwand in den Ländern, in denen sich die OP-Zentren befinden."
Mitte November soll der Vertrag mit der EU-Kommission geschlossen werden, die das Geld aus ihrem Forschungsprogramm "Horizon 2020" beisteuert. Der EU-Grant ist die höchste finanzielle Förderung der Europäischen Union für Forschungsprojekte. Anfang 2017 wird das Projekt dann offiziell starten.
Bei der Methode, die nun in der großen Patientenstudie angewendet wird, handelt es sich um eine Therapie in mehreren Schritten ("staged-repair"). Christian Etz hat sie im Rahmen jahrelanger experimenteller Studien am Mount Sinai Hospital in New York entwickelt, bevor er 2010 vom Direktor des Herzzentrums Leipzig, Prof. Dr. Friedrich-W. Mohr, nach Leipzig geholt wurde. Seit 2012 entwickelte er sie in Leipzig zur Anwendung am Menschen weiter. 2015 konnte sie erstmals in Kooperation mit dem Deutschen Aortenzentrum am Universitätsklinikum Hamburg-Eppendorf (Prof. Dr. Sebastian E. Debus und Prof. Dr. Tilo Koelbel) an zwei Hochrisikopatienten erfolgreich durchgeführt werden.
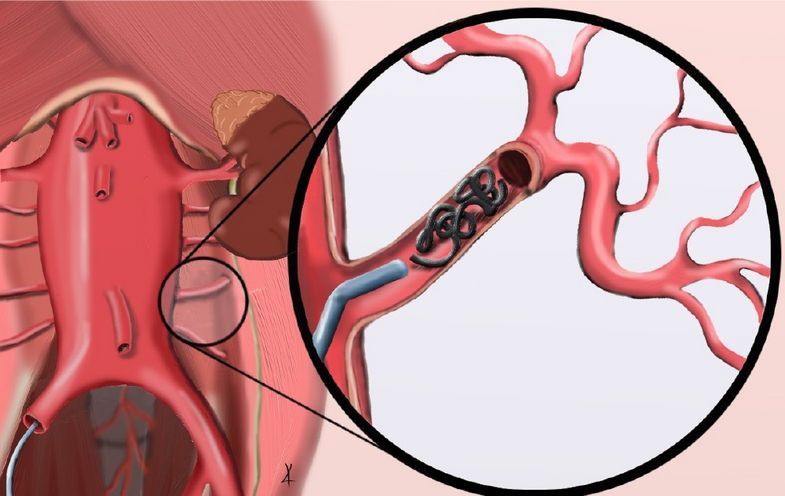
Zunächst wird dabei das Netzwerk von Arterien um die Hauptschlagader herum sozusagen umprogrammiert. Die Umverteilung des Blutes erfolgt mithilfe von sogenannten Coils (flexible Drahtknäuel), die minimal-invasiv eingesetzt werden und einige Wege zu Sackgassen machen, um das Blut auf Umwege zu bringen. "Wir sprechen von einer Präkonditionierung des Gefäßsystems", erklärt Herzchirurg Professor Etz, der für seine Forschung 2015 mit der "Heisenberg-Professur für Aortenchirurgie" der Deutschen Forschungsgemeinschaft (DFG) ausgezeichnet wurde. "Wir sorgen dafür, dass bestimmte Arterien neu entstehen, die dann später für eine ausreichende Blutversorgung des Rückenmarks sorgen können - auch wenn einige alte Arterien lahmgelegt sind." Diese Phase dauere nach derzeitigem Kenntnisstand etwa drei bis fünf Wochen.
"Die Methode kommt also momentan noch nicht für solche Hochrisiko-Patienten in Frage, bei denen damit gerechnet werden muss, dass in dieser Zeit ein akut lebensbedrohlicher Aorten-Einriss mit der Gefahr der inneren Verblutung erfolgt", erläutert Etz. "Ohnehin wird es natürlich immer dem behandelnden Arzt vorbehalten bleiben, ob er die neue Methode empfiehlt - und die Entscheidung kann nur der Patient treffen." Sollte "PAPAartis" den Erfolg der neuen Methode beweisen, sei damit zu rechnen, dass "sie international in die verbindlichen Behandlungsleitlinien aufgenommen wird". Der Antrag wurde mit der Höchstpunktzahl von 15 Punkten bewertet. "Diese hohe Bewertung verspricht, dass das Projekt einen hohen Einfluss auf den medizinischen Standard zur Behandlung von Aortenaneurysmen haben wird", sagt Etz.
Für seine innovativen Untersuchungen über das arterielle Kollateralnetzwerk, das die Versorgung des Rückenmarks gewährleisten kann, wurde Professor Etz bereits mehrfach national und international ausgezeichnet.